En la práctica clínica diaria de Vitae, una de las mayores preocupaciones de nuestros pacientes al recibir los resultados de una prueba de imagen es leer el término discopatía degenerativa. A menudo, este diagnóstico se recibe con miedo, asociándolo erróneamente a una incapacidad permanente o a una cirugía inevitable.
Sin embargo, desde la fisioterapia avanzada, es fundamental desmitificar esta condición: la discopatía no es una enfermedad fulminante, sino un proceso de cambio en nuestra columna que, bien gestionado, permite mantener una vida plena, activa y, sobre todo, libre de dolor.
¿Qué es la discopatía degenerativa? El proceso biológico
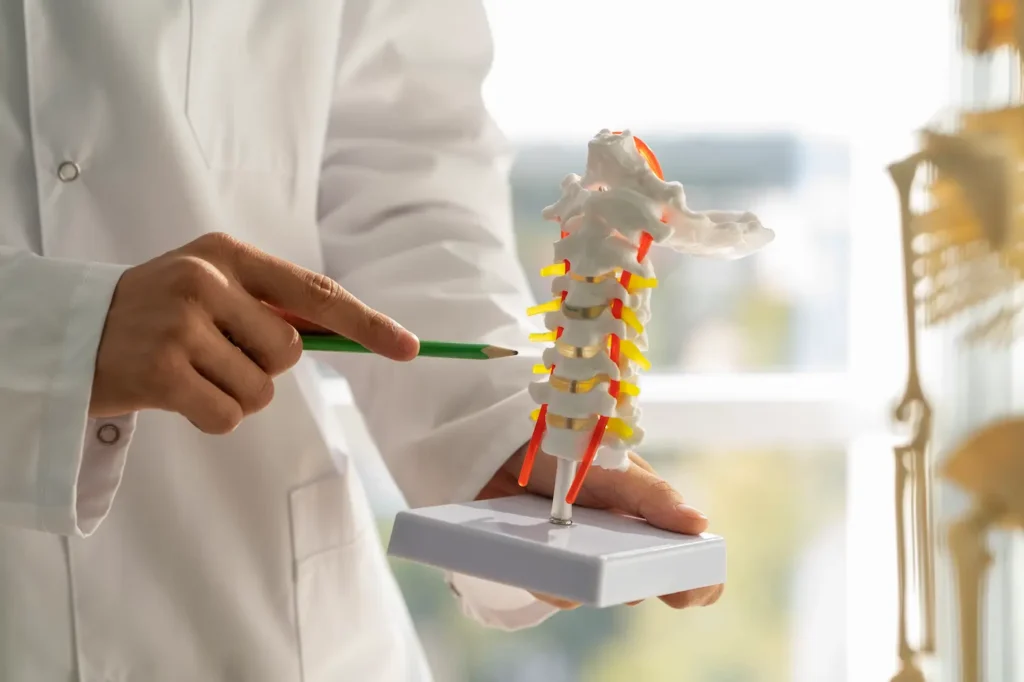
Para responder a qué es la discopatía degenerativa, primero debemos comprender la anatomía de nuestra espalda. Los discos intervertebrales son estructuras fibrocartilaginosas que actúan como «amortiguadores» hidráulicos. Están compuestos por un núcleo pulposo (rico en agua) y un anillo fibroso que lo protege.
La discopatía degenerativa es el proceso de desgaste progresivo de estos discos. Con el tiempo, el disco sufre una deshidratación, reduciendo su altura y su capacidad para distribuir las cargas. En Vitae, siempre explicamos a nuestros pacientes que este proceso es similar a las «arrugas en la piel»: un signo de evolución del tejido que no siempre correlaciona con el dolor. La patología surge cuando este desgaste compromete la estabilidad vertebral o irrita las estructuras nerviosas adyacentes.
Causas de la discopatía degenerativa: ¿Por qué ocurre?
No existe un único factor desencadenante, sino una combinación de variables mecánicas y biológicas. Comprender las causas de la discopatía degenerativa es el primer paso para prevenir su avance:
- Envejecimiento y genética: La capacidad de las células del disco para retener agua disminuye con la edad, pero la herencia genética determina qué tan resistentes son tus tejidos.
- Disfunción del control motor: Cuando los músculos profundos (como el multífidus o el transverso) no estabilizan correctamente la columna, el disco recibe microimpactos constantes que aceleran su erosión.
- Factores metabólicos y estilo de vida: El disco intervertebral es la estructura más grande del cuerpo sin riego sanguíneo directo; se nutre por difusión. Por ello, el tabaquismo (que reduce la microcirculación) y la mala hidratación son enemigos directos de tu columna.
- Sobrecarga mecánica: Profesiones con vibración constante o levantamiento de cargas sin técnica adecuada pueden fatigar el anillo fibroso.
Síntomas de la discopatía degenerativa: ¿Cuándo acudir al especialista?
Es vital diferenciar entre un hallazgo en una resonancia y una patología clínica. Muchas personas tienen discos desgastados y no lo saben porque no tienen síntomas. No obstante, los síntomas de la discopatía degenerativa que deben llevarte a consulta son:
- Dolor lumbar o cervical sordo: Una molestia constante que suele empeorar tras periodos de inactividad o posturas mantenidas.
- Episodios de «bloqueo»: Sentir que la espalda se queda rígida al intentar incorporarse de una silla o al salir del coche.
- Radiculopatía: Si el disco pierde mucha altura o se hernia debido al desgaste, puede presionar una raíz nerviosa, provocando hormigueo, debilidad o dolor que baja por la pierna (ciática).
- Alivio con el movimiento suave: A diferencia de las lesiones agudas, la discopatía suele agradecer el movimiento controlado que «bombea» nutrientes al disco.

El Diagnóstico: Más allá de la Resonancia Magnética
En Fisioterapia Vitae defendemos que «no tratamos imágenes, tratamos personas». Es común encontrar pacientes angustiados por una resonancia que muestra «discos negros» o deshidratados. Sin embargo, la ciencia actual demuestra que hay deportistas de élite con discopatías severas que no tienen dolor.
Nuestro diagnóstico se centra en la valoración funcional: evaluamos cómo te mueves, cómo reacciona tu sistema nervioso y cuál es tu umbral de tolerancia a la carga. Esta es la única forma de determinar si el dolor proviene del disco o de una falta de fuerza en la musculatura estabilizadora.
Tratamiento de la discopatía degenerativa: El enfoque integral de Vitae
El tratamiento de la discopatía degenerativa moderno ha evolucionado desde el reposo absoluto hacia la exposición gradual al movimiento. En nuestra clínica seguimos un protocolo basado en la evidencia:
1. Fase de modulación del dolor
Utilizamos terapia manual, osteopatía y tecnología avanzada para reducir la inflamación y relajar la musculatura que se ha «protegido» espasmódicamente alrededor del disco desgastado.
2. Educación y cambio de hábitos
Te enseñamos a gestionar las cargas en tu vida diaria. Pequeños cambios en la ergonomía y, sobre todo, la mejora de la hidratación y la nutrición, pueden marcar la diferencia en la salud discal a largo plazo.
3. Ejercicio terapéutico de alta precisión
Este es el pilar de la recuperación. Diseñamos ejercicios para:
- Fortalecer el Core: Crear una «faja natural» que libere de presión al disco.
- Movilidad segmental: Evitar que unas vértebras trabajen de más para compensar la rigidez de otras.
- Control motor: Reprogramar tu cerebro para que use los músculos correctos en cada movimiento.
Preguntas Frecuentes (FAQs)
¿La discopatía degenerativa se cura?
El desgaste estructural no se revierte, pero el dolor sí puede eliminarse por completo. El objetivo del tratamiento es que el disco sea funcional y no genere síntomas.
¿Es necesaria la cirugía?
En la gran mayoría de los casos (más del 90%), un tratamiento de fisioterapia bien dirigido evita la cirugía. La intervención solo se reserva para casos con compromiso neurológico grave.
¿Puedo seguir haciendo deporte?
¡Sí! De hecho, el sedentarismo es peor para el disco. Solo hay que adaptar el impacto y la intensidad mientras recuperas la estabilidad de tu columna.
Conclusión: Recupera el control de tu espalda
Tener una discopatía no significa que debas dejar de cargar a tus hijos, de viajar o de practicar tu deporte favorito. Significa que tu espalda necesita un cuidado más inteligente y profesional.
En Vitae, somos expertos en transformar pacientes con miedo al movimiento en personas fuertes y resilientes. No permitas que un informe médico limite tu vida.
¿Sufres de dolor de espalda persistente o te han diagnosticado un desgaste discal? Reserva hoy tu valoración en Fisioterapia Vitae y deja que nuestro equipo experto diseñe el plan de tratamiento que tu columna necesita.